نویسنده: مارتين كينگ
پلاسما
در مبحث علم فیزیک، پلاسما به عنوان حالت چهارم ماده بعد از جامد، مایع و گاز شناخته میشود. پلاسما به طور طبیعی در خورشید، سحابی ستارهای، رعد و برق و شفق قطبی وجود دارد و به طور مصنوعی در آزمایشگاهها برای کاربرد در نمایشگرها و لامپهای فلوئورسنت استفاده میشود. اولین پلاسما مصنوعی در سال 1857 توسط فیزیکدان آلمانی ساخته شدهاست. با پیشرفت تکنولوژی و تحقیقات گسترده مشخص شدهاست انرژی پلاسما میتواند برای درمان بیماریها در پزشکی نیز مورد استفاده قرار بگیرد.
پلاسما به واسطه اعمال میدان مغناطیسی قوی و یا گرمای زیاد به گازهای خنثی مانند هلیوم (He) ، آرگون (Ar) ، نیتروژن (N2) ، اکسیژن (O2) ، هوا و یا مخلوطی از چند گاز تشکیل میشود. تکنولوژیهای مختلفی از جمله رادیوفرکانس، ژنراتور لیزر یا مایکروویو وجود دارد که قادر به ایجاد این میدانهای قوی هستند. عمل گرمای بیش از حد و یا استفاده از میدان الکترومغناطیسی قوی، منجر به تجزیه پیوندهای بین مولکولی و جدا شدن یونهای مثبت و منفی، الکترونها و پروتونها میشود. بنابراین تکنولوژی پلاسما ترکیبی از الکترونهای آزاد و ذرات باردار (OH−, H2O+) ، رادیکالهای آزاد و گونههای اکسیژن فعال (Reactive Oxygen Species (ROS))، گونههای نیتروژن فعال (Reactive Nitrogen Species (RNS))، فوتونهای پرانرژی (UVB, UVC) و مولکولهای برانگیخته بوده که آزادانه و مستقل از یکدیگر حرکت میکنند. حرکت آزادانه و مستقل یونهای مثبت و منفی دلیل رسانایی الکتریکی پلاسما است(Bolgeo, 2023)
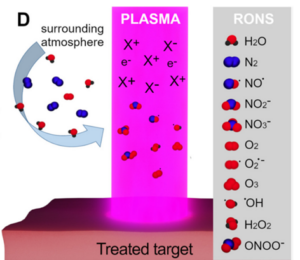
Figure1: یونها و گونههای فعال اکسیژن و نیتروژن
به همین علت پلاسما رسانای الکتریکی است و به میدان الکترومغناطیسی واکنش نشان میدهد و اجازه میدهد که رشتهها ، پرتوهای و دو لایهها ایجاد شوند. نمونههایی از پلاسما، علائم روشنایی و نئون میباشد. پلاسمائی که در پزشکی زیبایی مورد استفاده میگیرد به عنوان پلاسما سرد شناخته میشود. و از پلاسمایی تولید میگردد که در دمای پایینتر از دمای اتاق، در فشار اتمسفر وجود دارد. در واقع تنها حدود 1ppm گاز به پلاسما تبدیل میشود.
انواع مختلف پلاسما
خواص فیزیکی-شیمیایی پلاسما تحت تاثیر فاکتورهای مختلف مانند نوع و جریان گازها، ولتاژ و فرکانس برای ایجاد میدان مغناطیسی، فشار و رطوبت محیط متغییر میباشد. بر اساس خواص ترمودینامیکی و دمای نسبی الکترونها، یونها و اتمهای خنثی ، پلاسما به دو نوع گرم یا حرارتی و سرد (Cold atmospheric plasma (CAP)) یا غیر حرارتی (Non-Thermal Plasma (NTP)) تقسیم میشود.
پلاسما گرم یا حرارتی
در پلاسمای گرم یا حرارتی، دمای الکترونها، یونها و اتمها یکسان و در محدوده دمایی 4000–5000°C در تعادل انرژی قرار دارند. پلاسمای گرم بیشتر در پدیدههای طبیعی مشاهده میشود.
پلاسما سرد یا غیر حرارتی
در پلاسمای سرد یا غیر حرارتی ، مقدار کمی از گاز حامل (آرگون، هلیوم و هوا …) در حدود 1ppm یونیزه شده و فقط الکترونهای کوچکتر گرم میشوند و در نتیجه دمای بالاتری نسبت به یونها و مولکولها دارند. دمای کمتر یونها و مولکولها تاثیر بسزایی در کاهش دمای پلاسما داشته و محدوده دمایی 30-100°C برای پلاسما سرد گزارش شدهاست. پلاسمائی که در پزشکی زیبایی مورد استفاده میگیرد به عنوان پلاسما سرد شناخته میشود (Busco, 2020)
پلاسما در پزشکی
پلاسما در پزشکی یک رشته نسبتا جدید شناخته شدهاست که فیزیک را با پزشکی ترکیب میکند. در دهه گذشته کاربرد پلاسما در پزشکی به عنوان Plasma Medicine به طور گسترده افزایش یافتهاست. استریل سازی ایمپلنتها و تجهیزات جراحی توسط پلاسما انجام میشود. کاربردهای زیست پزشکی پلاسما نتایج امیدوارکنندهای در درمان سرطان در مطالعات بالینی و آزمایشگاهی داشتهاست. پلاسما تاثیرات امیدوارکنندهای در زمینه ضد عفونی و بهبود زخمهای مزمن، لایهبرداری پوست و ترمیم بافت بجا گذاشتهاست. پلاسما قادر است بهطور انتخابی سلولهای سرطانی و باکتریها را به دلیل حساسیتپذیری بیشتر نسبت به سلولهای سالم هدفگیری کرده و از بین ببرد.
از مهمترین موضوعات و کاربرد پلاسما امروزه در حوزه پوست و زیبایی میباشد. در پزشکی زیبایی، تکنولوژی پلاسما میتواند با موفقیت زخمها، علائم کشآمدگی، آکنه، Dyskeratosis، Xanthelasma، زگیل، Verrucae، Naevi، فیبروماس، کراتوز و تعدادی از ضایعات پوستی دیگر را درمان کند. این موضوع میتواند به توضیح اینکه چرا درمانهای پلاسما رویکرد دیگری برای درمان آکنه ارائه میدهند، کمک کند. بهطور کلی مکانیسم دقیق عملکرد تکنولوژی پلاسما در پزشکی بالینی ناشناخته است و به دلیل تولید انواع اکسیژن واکنش پذیر، گونههای نیتروژن واکنش پذیر، رادیکالهای آزاد و فوتونهای UV باعث آسیب به سلولها و بافتهای بیمار میشوند.
مکانیزم عملکرد
بسیاری از دستگاههای طب زیبایی، بر پایه یونیزاسیون هوا میباشد به اینصورت که با اعمال اختلاف پتانسیل و شکلگیری میدان مغناطیسی در فضای مابین هندپیس دستگاه و بافت پوست، قوس الکتریکی آرک پلاسما تشکیل میشود. این قوس الکتریکی است که انرژی را به پوست انتقال میدهد و باعث تغییرات الکتریکی در غشای سلولی و تصعید فوری آن میشود. طی فرایند تصعید، فاز جامد مستقیما به فاز گاز تبدیل شده و مانع ایجاد آسیبهای حرارتی به بافتهای اطراف میشود. نتایج مطالعه انجام شده از مقایسه دستگاه پلاسما آرک و رادیو اسکالپال (چاقوی رادیویی) بر روی زخم پوستی در خرگوشها نشان داد که تکنولوژی پلاسما هیچگونه آسیب حرارتی به بافت پوست وارد نمیکند. همچنین علائمی از خشک، پوسته شدن و ترشح مادهای از بافت پوست مشاهده نشدهاست.
جدیدترین نسل از دستگاههای پلاسمائی که در پزشکی زیبایی استفاده میشوند مانند دستگاه فایربولت به فرکانسهای بالا وابسته هستند. زیرا فرکانسهای پایین به فاصله کوتاهی از بافت و نوک هندپیس پلاسما نیاز دارند و منجر به احساسات ناخوشایند از جمله انقباضات الکتروماهیچهای و احساس برق گرفتگی در بیمار میشود. فرکانسهای بالا به شکل یک موج سینوسی تولید میشود. این انرژی تولید شده ثابت است. فاصله بین نوک هندپیس پلاسما و پوست متکی بر اختلاف پتانسیل بین این دو است. فاصله را میتوان با افزایش ولتاژ یا افزایش شدت فرکانس افزایش داد تا شکاف ایدهآل بین نوک دستگاه و پوست بیمار فراهم شود. همچنین هدفگیری برای درمان ضایعه یا محل مورد نظر، دقیقتر و مطمئنتر میشود.
اثرات بالینی
اثر بالینی دستگاههای پلاسما بر پوست بستگی به عوامل متعددی از جمله مقاومت مکانیکی و الکتریکی بافت و اختلاف پتانسیل بین سر دستگاه و پوست دارد. این یک ویژگی از دستگاه و فاصله بین نقاط است و خروجیهای مختلف انرژی وجود دارد که بستگی به طریقه استفاده از دستگاه دارد. در آن با استفاده از یک سیستم حلقه بسته، دستگاه از طریق یک پد الکتریکی که به بیمار متصل شده انرژی اضافه را فراهم میآورد. به عنوان مثال، پلاسما IQ شرکت (Schuco) از این ویژگی فیزیکی بهره میبرد. 1400 وات انرژی را با استفاده از یک سیستم حلقه بسته (تماس الکتریکی بیمار و دستگاه) در محدوده فرکانس بالا و 950 وات هنگامی که حلقه باز وجود دارد (بدون اتصال به زمین ساخته شده با بیمار) تولید مینماید.
همچنین در حالت حداقلی توان، 1100 وات با استفاده از یک حلقه بسته تولید میشود که در مقایسه با 650 واتی که با یک حلقه باز تولید میشود بسیار بالاست. برای بیماران دارای ایمپلنت استفاده از سیستم حلقه باز ترجیح داده میشود. چرا که هیچ جریانی از بدن عبور نمیکند. بنابراین اگر چه توان بالا شاید در برخی زمینهها بتواند موثر واقع شود، اما عوارض جانبی و سوختگیهای بیشتری را به همراه دارد. بدن بیمار شاید در ناحیه تماس با پد الکتریکی با سیستمهای حلقه بسته دچار سوختگی گردد.
انرژی پلاسما بر بیومولکولها، بر متابولیسم سلولی و سیگنالینگ سلولهای پوست تاثیر گذار است. در اثر تابش پلاسما و گونههای فعال نیتروژن و اکسیژن بر مایعات فیزیولوژیکی، فعالیت بیومولکولها از نظر شیمیایی تغییر کرده، غیر فعال شده و یا ممکن است بهطور برگشت ناپذیری آسیب ببینند. لازم به ذکر است که مقدار متعادل گونههای فعال اکسیژن و نیتروژن بر سللامت بدن مفید است. به عنوان مثال گونههای فعال اکسیژن تاثیر حیاتی بر عملکرد و زندهمانی سلولهای سالم ایفا میکند و به عنوان تقویت کننده سیستم ایمنی، محرک تکثیر سلولهای بنیادی، و انتقال دهنده پیامهای بیوشیمیایی نقش مثبت در فعالیت زیستی دارند. همچنین گونههای فعال نیتروژن نیز به عنوان مولکول سیگنالینگ، گشاد کننده عروق، محرک سیستم ایمنی و تکثیر و تمایز سلولهای اپیدرمی و ملانوسیت نقش مفیدی دارند. در نقطه مقابل دوز و میزان بالای RONS سبب بروز آسیبهای مضر مانند پسوریازیس و تسریع روند پیری میشود.
آخرین نسل از دستگاههای پلاسمائی که در پزشکی زیبایی استفاده میشوند به فرکانسهای بالا وابسته هستند، مانند فایربولت. زیرا فرکانسهای پایین به فاصله کوتاهی از نوک نیاز دارند و منجر به احساسات ناخوشایند از جمله انقباضات الکتروماهیچهای و احساس برق گرفتگی میشود. فرکانسهای بالا به شکل یک موج سینوسی تولید میشود. اغلب یک گام موج مشخص تا یک خروجی مشخص تولید کند. این انرژی تولید شده ثابت است. شکاف به عنوان فاصله بین نوک و پوست تعریف میشود و متکی بر اختلاف پتانسیل بین این دو است. فاصله را میتوان با افزایش ولتاژ یا افزایش شدت فرکانس افزایش داد تا شکاف ایده آل بین نوک دستگاه و پوست بیمار فراهم شود. همچنین هدفگیری برای درمان ضایعه یا محل مورد نظر، دقیقتر و مطمئنتر میشود.
پلاسما در پزشکی یک رشته نسبتا جدید شناخته شده است که فیزیک را با پزشکی ترکیب میکند. در حال حاضر کاملا کاربردی متنوع دارد. از جمله استریل سازی ایمپلنتها و تجهیزات جراحی، ضدعفونی کردن، درمان زخم و درمان سرطانهای پوست. روند تصعید مهم است زیرا قسمتی از پوست بدون برش و شکافتن از حالت جامد به حالت گاز تبدیل میشود. اما مکانیسم دقیق عملکرد تکنولوژی پلاسما در پزشکی بالینی ناشناخته است. پلاسما همچنین باعث تولید انواع اکسیژن واکنش پذیر، گونههای نیتروژن واکنش پذیر، رادیکالهای آزاد و فوتونهای UV میشود که باعث آسیب به سلولهای اطراف میشوند.
تصور میشود که سلولهایی که بیشتر حساس به آسیب توسط این اتمهای واکنشگر شیمیایی و اکسید شدن هستند. شاید پلاسما برای رفع باکتریها و سلولهای سرطانی انتخابی ایمنتر است. این فرایند که به صورت انتخابی باکتریها را هدفگیری میکند. این موضوع میتواند به توضیح اینکه چرا درمانهای پلاسما رویکرد دیگری برای درمان آکنه ارائه میدهند، کمک کند.
در پزشکی زیبایی، تکنولوژی پلاسما میتواند با موفقیت زخمها، علائم کش آمدگی، آکنه، dyskeratosis، xanthelasma، زگیل، verrucae، naevi، فیبروماس، کراتوز seborrhoeic و تعدادی از ضایعات پوستی دیگر را درمان کند. اما هیجان انگیز ترین انقلاب تکنولوژی پلاسما برای بیشتر بیمارانی است که با بلفاروپلاستی غیرتهاجمی درمان شدهاند. در استفاده از دستگاههای پلاسما برای گروههای خاصی با شرایط منحصر به فرد محدودیت وجود دارد. از جمله این شرایط خاص میتوان به این موارد اشاره کرد: بارداری، مادران شیرده ، استفاده از داروی راکوتان (Roaccutane)، بیماریهای سیستمیک، دیسمورفیا بدن (body dysmorphia)، عفونت در محل درمان، زخمهای باز، آلرژی به عامل بیهوشی استفاده شده، سرکوب ایمنی بدن، بیماری خود ایمنی و زخم کلوئیدی / هیپرتروفیک. (اگرچه ممکن است از پلاسما برای درمان زخمها استفاده شود، توصیه نمیشود بیمارانی که مستعد ابتلا به زخمهای کلوئید یا هیپرتروفی هستند، درمان شوند).
پلاسما تمایل ندارد تا ملانوسیتها را تحت تاثیر قرار دهد. بنابراین استفاده از آن در تمام انواع پوستها ایمن است. ممکن است زمان بهبودی در پوست تیرهتر افزایش پیدا کند. برخی از تولیدکنندگان توصیه میکنند یک تست روی پوست Fitzpatrick نوع 4 و بالاتر انجام شود. پس از درمان با پلاسما، پوست نسبت به اثرات اشعه UV حساستر میشود. مهم است که بیماران از ضد آفتابهایی با فاکتور بالا و دارای طیف گسترده را در ناحیه تحت درمان برای جلوگیری از قرمز شدن طولانی مدت و هایپرپیگمانسیون ، استفاده نمایند. البته، پوست تصعید شده امکان دارد بعد از چند هفته یک سطح رنگدانه را در اطراف پوست ایجاد کند.
بلفاروپلاستی پلک بالا بدون جراحی توسط تکنولوژی پلاسما
بلفاروپلاستی بدون جراحی و با استفاده از تکنولوژی پلاسما به سرعت در حال تبدیل شدن به جایگزینی برای جراحی میشود. که نیاز به بیهوشی عمومی ندارد، خرابی کمتر دارد، خطر آسیب به عضلات زیرین کمتر است. خطر ابتلا به آلرژی کاهش مییابد. پس از پیاده سازی این روش هیچ مشکلی در بستن چشمها بوجود نمیآید. خطری برای بینایی چشمها وجود ندارد. عوارض مرتبط با بیهوشی عمومی (واکنش، لخته شدن خون، عوارض قلبی و ریوی) بیماران را تهدید نمیکند. و برای بیماران مقرون به صرفه است.
با این حال، انتخاب بیمار نیز مهم است؛ در حالی که پلاسما برای بیماران مبتلا به شلی بیش از حد پوست مناسب است. افرادی که دارای چربی زیر پوست پلک زیادتری هستند، ممکن است برای ایجاد نتایج بهتر، جراحی را انتخاب کنند. پس از بررسی پیشینه پزشکی بیمار و ارزیابی تصاویر، بیمار با استفاده از ضدعفونی کننده پوست و استفاده از یک بی حسی موضعی مانند EMLA، LMX4 یا Pliaglis آماده میشود. البته ترجیح بر این است که از Pliaglis استفاده شود. چرا که شامل درصد بالایی از ماده بیهوشی موضعی (70mg / g لیدوکائین و 70mg / g تتراکائین) و سیالیت کمتری است در نتیجه وارد چشم نمیشود.
بی حسی در این روش
بیهوش کننده موضعی میتواند پس از 30 دقیقه برداشته شود و سپس پوست پلک اضافه، با استفاده از پلاسمایی که در فواصل 0.5 میلیمتری به شکل تک نقطه اعمال میشود، درمان شود. همچنین درمان پلاسما به وسیله نقاط گسسته یا اسپری پیوسته انجام میشود. اما در درمان پوست ظریف پلکهای بالایی، باید پوست سالم را بین لکهها قرار دهیم. تا انقباض ناحیه درمان و بهبود زخم به خوبی انجام شود. بیمار میتواند در طول درمان چشمهایش را باز و بست کند. با اعمال فشار بر روی پوست، سفتی پوست مشخص میشود و در نتیجه درمان ناحیه مهمتر، موثرتر خواهد بود.
درمان در هر چشم معمولا بین 5 تا 10 دقیقه است که نتایج آن میتواند بلافاصله دیده شود. اگر چه انقباض اولیه امکان دارد نتیجه نهایی را بازتاب ندهد. اما اغلب سه و یا حتی تعداد درمان بیشتری نیاز است تا نتایج قابل مقایسه ای با روش جراحی بهدست آید. درمانهای بعدی باید پس از دوره چهار تا شش هفتهای انجام شود. پس از درمان، استفاده ازضد آفتاب و پوشش مناسب توصیه میشود و همچنین استفاده از Oxygenetix توصیه میشود که باعث بهبودی سریعتر میشود.
پس از درمان
بعد از درمان، بیمار لکههای قهوهای را در تمام مناطق تحت درمان با پلاسما داشته که این امر به دلیل کربن سازی بافت است. این نقاط بین پنج تا هفت روز از بین میروند. همچنین بیماران نباید که این نقاط را به زور از روی پوست خود برندارند. زیرا ممکن است منجر به زخم شود. صبح روز بعد از درمان، ممکن است تورم قابل توجهی در ناحیه درمان به وجود بیاید که در طول 24 تا 48 ساعت بعد از آن رفع میشود. در یک بازه زمانی پلک بالا و پایین درمان میشوند. و این مدت زمان نیز امکان دارد طولانیتر شود.
عوارض
عوارض احتمالی استفاده از پلاسما عبارتند از: نتایج غیرمتعارف، عدم تقارن، کبودی، ورم قابل توجه، عفونت، التهاب پوست و تجمع رنگدانهها در بافتها. اگرچه تکنولوژی پلاسما بسیار امن است و دادههایی وجود دارد که نشان میدهد غشای زیرین (basement membrane) آسیب ندیده است. به طوری که هیچ زخمی ایجاد نشده است، اما مانند هر روش پزشکی که موجب تخریب پوست میشود، استفاده نادرست از پلاسما ممکن است منجر به زخم شود بنابراین آموزش و تربیت مهم است.
بلفاروپلاستی بدون جراحی با استفاده دستگاه پلاسما آرک در 1000 بیمار طی یک دوره دو ساله (800 زن و 200 مرد با بازه سنی 23-82 ساله) با 80% از نتیجه مورد نظر در سه درمان و 20٪ در یک یا دو جلسه انجام پذیرفت. دوره بهبودی 7 تا 15 روز بود و در طول مطالعه هیچ مشکل یا عوارض جانبی گزارش نشده است، که تأیید میکند برای متخصص زیبایی، بلفاروپلاستی بدون جراحی با استفاده از دستگاه پلاسما یک گزینه ایمن و موثر و بدون نیاز به جراحی است.
سخن پایانی
در استفاده از دستگاههای پلاسما برای گروههای خاصی با شرایط منحصر به فرد محدودیت وجود دارد. از جمله این شرایط خاص میتوان به این موارد اشاره کرد: بارداری، مادران شیرده ، استفاده از داروی راکوتان (Roaccutane)، بیماریهای سیستمیک، دیسمورفیا بدن (Body Dysmorphia)، عفونت در محل درمان، زخمهای باز، آلرژی به عامل بیهوشی استفاده شده، سرکوب ایمنی بدن، بیماری خود ایمنی و زخم کلوئیدی / هیپرتروفیک. (اگرچه ممکن است از پلاسما برای درمان زخمها استفاده شود، توصیه نمیشود بیمارانی که مستعد ابتلا به زخمهای کلوئید یا هیپرتروفی هستند، از این طریق درمان شوند)
حتما بخوانید: پلاسما، انقلابی در بلفاروپلاستی…